|
[ Diagnosis of Endometriosis ]
|
|
Typical diagnostic method
|
子宮内膜症の検査は「問診」をはじめとして「内診」「超音波断層法」「CT断層撮影法」「MRI核磁気共鳴法」「血液検査」および「腹腔鏡検査」を組み合わせてで行います。
後天性月経困難症が見られるようなら子宮内膜症の疑いが強くなります。その場合には、CTやMRIなどの画像診断技術により病巣を確認します。最終的な確定診断は腹腔鏡で行います。
|
|
問診
|
子宮内膜症の疑いがあるかどうかを掴むために、問診を行います。問診の結果、子宮内膜症の疑いが強くなれば、内診などの検査に進むことになります。
|
|
内診
|
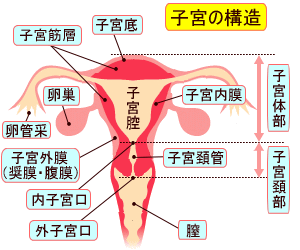
子宮内膜症の触診での診断は「双合診」という検査方法で行われます。通常、この方法は産婦人科では「内診」と呼ばれている診断方法です。内診の診断に要する時間はほんの1~2分間程度で、特別な苦痛はありません。
患者は仰向けになって両脚を大きく開いた姿勢をとります。医師は一方の手に手術用の薄手の手袋を着用し、指を患者の膣内奥深くに挿入し、もう一方の手を患者の下腹壁上において、内臓器を前後左右上下に挟みながら、子宮や卵巣、膣などの各部の腫れや硬さ、弾力性などを、患者と医師とで自覚的、他覚的に診断する方法です。
内診では、子宮の後方のダグラス窩に硬結(しこり)がないか、圧痛があるか、あるいは卵巣が腫れていないか等が分かります。子宮内膜症がある程度進行した段階であれば、この内診でほぼ診断がつきます。
必要がある場合には、膣内ではなく肛門から直腸内に手指を挿入して、子宮後部の病巣や卵巣の腫れを確認する方法も行われます。
問診で確認された症状からすれば、子宮内膜症の疑いが強くても内診では異常の見つからない人も多数います。そのような場合には血液検査やCT、MRIなどの検査により確認していきます。
尚、膣内に手指を挿入することが好ましくない場合などでは、膣内ではなく、肛門から直腸内に手指を挿入する直腸診のみを行います。
|
|
超音波断層法
|
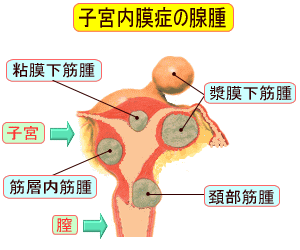
子宮内膜症が卵巣にでき、チョコレート嚢胞と呼ばれる血液が溜まった状態を診断するのに有効な方法で、卵巣のチョコレート嚢胞や癒着も診断します。
|
|
CT断層撮影法
|
CT断層撮影法も超音波断層法と同様な検査が行えます。全体像をみることができます。
|
|
MRI核磁気共鳴法
|
MRI核磁気共鳴法では、卵巣内にできたチョコレート嚢胞の診断に有効な方法です。
|
|
血液検査
|
超音波断層検査などで原因が分からず、しかし子宮内膜症の自覚症状がある場合は、血液検査により血液中の「CA-125」という腫瘍マーカーの検査を行います。
CA-125の値が高い場合は、子宮内膜症がある程度進行した段階であり、チョコレート嚢胞の疑いが高くなります。しかし、この値が正常値であったとしても、子宮内膜症を否定しきることはできません。
|
|
腹腔鏡検査
|
腹腔鏡検査は、腹腔鏡と呼ばれる内視鏡を、おへその直下から挿入し骨盤内を直接観察する検査です。
腹腔鏡検査は、実際に子宮内膜症があるかどうかを調べたり、病巣がある場合にはそれがどの程度の大きさか、拡がり方はどうかなどを観察します。この方法は、子宮内膜症を直接的に観察して診断する方法なので、最も信頼できる方法です。
腹腔鏡による検査は、骨盤内に腹腔鏡を直接挿入する手術であり、入院の上、全身麻酔で行うため、患者にとって負担の大きい検査方法です。
通常、子宮内膜症の診断は腹腔鏡以外の方法で確定診断できるので、腹腔鏡による方法は、どうしてもそれが必要な場合に限って行われます。内膜症が相当進行していて、薬物療法などでは十分な治療ができないときなどに行われます。
腹腔鏡検査では、内視鏡の先端にメスを取り付けて、内膜症を切除するなどのことも出来る点はメリットではあります。
|