|
関節リウマチの治療方針
|
関節リウマチ治療は他の膠原病の治療と本質的に異なることはありませんが、治療の目標は、この病気の完治ではありません。残念ながら、膠原病は完治することは難しい病気であり、目標としてはそれ以上は病状を悪化させない、寛解の状態を得ることです。
従って、この病気の発症を早期発見し、早期に適切な治療を開始することが極めて重要となります。それにより、炎症による関節や骨の破壊の進行を抑制し、関節の機能の維持を目指します。
具体的な治療方法は「薬物療法」「手術療法」「リハビリテーション(運動療法・理学療法)」および「装具療法」となります。また、日常生活の中で、病状を悪化させることのないような生活にも努めなければなりません。関節に負担を掛けすぎないことや、疲労の蓄積をしないこと、感染症にかからないような生活を行うことなどです。
|
|
関節リウマチの薬物療法
|
関節リウマチ治療の基本は薬物療法です。薬物療法には、先ず、対症療法的に痛みや腫れの症状を抑制する治療薬を用います。これはとにかく症状を抑えて苦痛も軽減することが目標となります。
また、最近の医薬開発の進歩もあって治療の初期段階から、対症療法と同時に、膠原病の直接原因である免疫異常を修正する抗リウマチ薬が使用されるようになっています。このように、治療の目標は炎症の抑制と免疫の改善という二つを同時並行的に行うことになります。
治療に使用される薬物は、患者との相性や副作用の出現のパターンなどが個々人で異なるので、ひとつの薬が誰にも同じように効くものではありません。ひとつの薬を使用してみて、効果がでなかったり、大きな副作用がでたりする場合には、薬を変更するなどします。
治療に使用される医薬には「非ステロイド抗炎症薬」「ステロイド薬」「抗リウマチ薬」「免疫抑制薬」および「生物学的製剤」などとなります。
ここに各治療薬系統ごとの概要を述べますが、それぞれの医薬の特徴や使用法などの詳細は、別ページ「膠原病の治療方法」に説明していますので、詳しい治療方法自体についてはそちらを参照してください。
|
非ステロイド抗炎症薬
|
非ステロイド抗炎症薬は、関節の炎症を抑制して痛みを緩和する働きをします。治療の初期段階から使用されますが、薬の効き方と副作用の出方などを見ながら、患者に合った薬が選定されます。
通常、非ステロイド抗炎症薬は、単独で用いるよりも、抗リウマチ薬などと併用して用いられます。医薬の形態には服用薬のほか、坐薬やシップ薬、塗り薬などがあります。
|
|
ステロイド薬
|
ステロイド薬は炎症が激しく痛みや腫れの症状が強い場合に限り、抗リウマチ薬と併用して少量用いられることがあります。内服薬と直接患部へ注射薬とがあります。抗リウマチ薬で効果がでてくれば、減量し最終的には使用を中止します。
|
|
抗リウマチ薬
|
抗リウマチ薬は、関節リウマチ治療の本命の治療薬であり、単独、または非ステロイド抗炎症薬やステロイド薬などと併用して用いられます。抗リウマチ薬はその効果が発現されるまでに1~4か月はかかります。最も効果が早く出る抗リウマチ薬は、「メトトレキサート」という医薬ですが、それでも効果が出るまでには1か月くらいはかかります。
患者に合った抗リウマチ薬が見つかっても、数年単位では効果が薄れてくることもあるので、そうなった場合には別の抗リウマチ薬に変更することも必要です。
|
|
免疫抑制薬
|
抗リウマチ薬は非ステロイド抗炎症薬を用いても関節の破壊が続いたりして、思わしい効果が出ない場合などに、保健適用外の免疫抑制薬を使用することもありますが、これは特殊な場合に限定されます。
|
|
生物学的製剤
|
優れた抗リウマチ薬であるメトトレキサートでの治療でも関節の破壊を十分に抑制できないときなどに、生物学的製剤を併用することがあります。生物学的製剤は、炎症の発生に重要な役割を持つサイトカインという物質を阻害して、炎症を抑制し関節の破壊を抑える作用があります。
保険対象の生物学的製剤として、「インフリキシマブ」「エタネルセプト」などがあります。
|
|
|
関節リウマチの手術療法
|
関節リウマチの薬物療法では十分な効果がなく、炎症が長期間継続すると、遂には軟骨が破壊され、骨が接合してしまうようになってしまいます。このような場合には、外科的手術によって破壊された関節の修復などを行います。
外科的な手術療法としては「滑膜切除術」「人工関節置換術」および「関節固定術」などがあります。
|
滑膜切除術
|
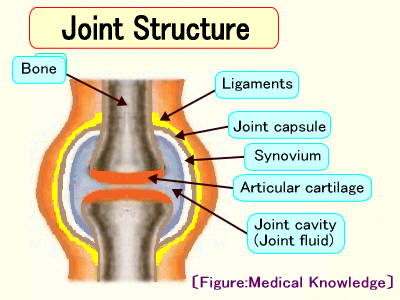
関節リウマチでは、このページ最上部の関節の模式図で示した、関節内面を覆う滑膜が炎症を起こし、異常増殖して痛みや腫れを起こします。滑膜切除術では、この滑膜を切除し、これにより一時的に関節の破壊の進行を抑制し、炎症も鎮まりますが、再発する可能性もかなりあります。
しかし、最近では、薬物療法で関節の破壊の進行を効果的に抑制できるようになったので、どうしてもという場合を除いては、この方法は行われていません。
|
|
人工関節置換術
|
炎症が最終段階まで進行し、関節が完全に破壊されてしまった場合、最終的に行われるのが「人工関節置換術」という外科手術です。この方法は、破壊された軟骨を削って取り去り、その部分を人工関節に置換するという究極の方法です。
この手術により、関節は完全に再建されます。手術後2か月程度のリハビリテーションが必要ですが、その後はごく普通の日常生活が営めるようになる画期的な方法です。人工関節の耐用期間は10~15年はありますが、長期経過後には交換が必要となることもあります。
この外科手術は、身体のどの関節にも応用可能であり、股関節や膝関節など体重を支える関節の手術が一般的となっています。
|
|
関節固定術
|
頚椎に変形が起こり、頭部の神経が圧迫されて手足がしびれたり、麻痺した場合に、それ以上の神経の損傷を食い止めるために、頚椎の変形を修正した上で固定してしまう方法です。
手足の関節の固定も可能ですが、非常に不自由になるので、特別な場合を除いて実施されることはありません。
|
|
|
リハビリテーション
|
炎症が起こっている間は、痛みが激しいために、関節を動かさなくなるため、筋肉が萎縮したり、関節が固まってしまい動かなくなる恐れがあります。薬物療法などにより、症状が改善してきたら、運動療法や理学療法などのリハビリテーションを行い、筋肉の萎縮を防止し、筋力の増加、関節可動域の拡大などを目指します。
運動療法を行うことで、関節の固定化や可動域の減少を防止する効果が期待できます。運動療法では「リウマチ体操」というのがよく知られています。
理学療法というのは、基本的には局所的な血流をよくすることで、理学療法士などの指導により行い、痛みを癒したりする方法です。「温熱療法」「温泉療法」「超短波療法」「極超短波療法」「レーザー療法」「水治療法」など多くの方法があります。
|
|
装具療法
|
慢性化した関節リウマチでは、やがて関節の変形が起こります。これを予防したり矯正するのが「装具療法」と呼ばれる方法です。手や足などにそれ専用の装具を装着して関節の変形が進行するのを防ぎます。
治療の一環として装具を購入する場合には、医療保険が適用されます。
|